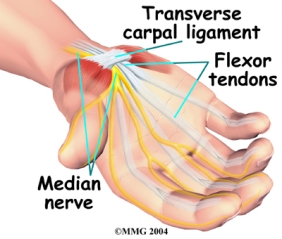
Endokarditis adalah penyakit infeksi yang disebabkan oleh mikroorganisme pada endokard atau katub jantung. Infeksi endokarditid biasanya terjadi pada jantung yang telah mengalami kerusakan. Penyakit ini didahului dengan endokarditis, biasanya berupa penyakit jantung bawaan, maupun penyakit jantung yang didapat. Dahulu Infeksi pada endokard banyak disebabkan oleh bakteri sehingga disebut endokariditis bakterial. Sekarang infeksi bukan disebabkan oleh bakteri saja, tetapi bisa disebabkan oleh mikroorganisme lain, seperti jamur, virus, dan lain-lain.
Endokarditis tidak hanya terjadi pada endokard dan katub yang telah mengalami kerusakan, tetapi juga pada endokar dan katub yang sehat, misalnya penyalahgunaan narkotik perintravena atau penyakit kronik. Perjalanan penyakit ini bisa; akut, sub akut, dan kronik, tergantung pada virulensi mikroorganisme dan daya tahan penderita. Infeksi subakut hampir selalu berakibat fatal, sedangkan hiperakut/akut secara klinis tidak pernah ada, karena penderita meninggal terlebih dahulu yang disebabkan karena sepsis. Endokarditis kronik hampir tidak dapat dibuat diagnosanya, karena gejalanya tidak khas.
Etiologi
Endokarditis paling banyak disebabkan oleh streptokokus viridans yaitu mikroorganisme yang hidup dalam saluran napas bagian atas. Sebelum ditemuklan antibiotik, maka 90 - 95 % endokarditis infeksi disebabkan oleh strptokokus viridans, tetapi sejak adanya antibiotik streptokokus viridans 50 % penyebab infeksi endokarditis yang merupakan 1/3 dari sumber infeksi. Penyebab lain dari infeksi endokarditis yang lebih patogen yaitu stapilokokus aureus yang menyebabkan infeksi endokarditis subakut. Penyebab lainnya adalah streptokokus fekalis, stapilokokus, bakteri gram negatif aerob/anaerob, jamur, virus, ragi, dan kandida.
Faktor-faktor predisposisi dan faktor pencetus.
Faktor predisposisi diawali dengan penyakit-penyakit kelainan jantung dapat berupa penyakit jantung rematik, penyakit jantung bawaan, katub jantung prostetik, penyakit jantung sklerotik, prolaps katub mitral, post operasi jantung, miokardiopati hipertrof obstruksi.
Endokarditi infeksi sering timbul pada penyakit jantung rematik dengan fibrilasi dan gagal jantung. Infeksi sering pada katub mitral dan katub aorta. Penyakit jantung bawaan yang terkena endokarditis adalah penyakit jantung bawaan tanpa ciyanosis, dengan deformitas katub dan tetralogi fallop. Bila ada kelainan organik pada jantung, maka sebagai faktor predisposisi endokarditis infeksi adalah akibat pemakaian obat imunosupresif atau sitostatik, hemodialisis atau peritonial dialisis, serosis hepatis, diabetis militus, penyakit paru obstruktif menahun, penyakit ginjal, lupus eritematosus, penyakit gout, dan penyalahan narkotik intravena.
Faktor pencetus endokarditis infeksi adalah ekstrasi gigi atau tindakan lain pada gigi dan mulut, kateterisasi saluran kemih, tindakan obstretrik ginekologik dan radang saluran pernapasan.
Patofisiologi
Kuman paling sering masuk melalui saluran napas bagian atas selain itu juga melalui alat genital dan saluran pencernaan, serta pembuluh darah dan kulit. Endokard yang rusak dengan permukaannya tidak rata mudah sekali terinfeksi dan menimbulakan vegetasi yang terdiri atas trombosis dan fibrin. Vaskularisasi jaringan tersebut biasanya tidak baik, sehingga memudahkan mikroorganisme berkembang biak dan akibatnya akan menambah kerusakan katub dan endokard, kuman yang sangat patogen dapat menyebabkan robeknya katub hingga terjadi kebocoran. Infeksi dengan mudah meluas ke jaringan sekitarnya, menimbulkan abses miokard atau aneurisme nekrotik. Bila infeksi mengenai korda tendinae maka dapat terjadi ruptur yang mengakibatkan terjadinya kebocoran katub.
Pembentukan trombus yang mengandung kuman dan kemudian lepas dari endokard merupakan gambaran yang khas pada endokarditis infeksi. Besarnya emboli bermacam-macam. Emboli yang disebabkan jamur biasanya lebih besar, umumnya menyumbat pembuluh darah yang besar pula. Tromboemboli yang terinfeksi dapat teranggkut sampai di otak, limpa, ginjal, saluran cerna, jantung, anggota gerak, kulit, dan paru. Bila emboli menyangkut di ginjal. akan meyebabkan infark ginjal, glomerulonepritis. Bila emboli pada kulit akan menimbulkan rasa sakit dan nyeri tekan.
Gejala-gejala
Sering penderita tidak mengetahui dengan jelas. Sejak kapan penyakitnya mulai timbul , misalnya sesudah cabut gigi, mulai kapan demam, letih-lesu, keringat malam banyak, nafsu makan berkurang, berat badan menurun, sakit sendi, sakit dada, sakit perut, hematuria, buta mendadak, sakit pada ekstremitas (jari tangan dan kaki), dan sakit pada kulit.
Gejala umum
Demam dapat berlangsung terus-menerus retermiten / intermiten atau tidak teratur sama sekali. Suhu 38 - 40 C terjadi pada sore dan malam hari, kadang disertai menggigil dan keringat banyak. Anemia ditemukan bila infeksi telah berlangsung lama. pada sebagian penderita ditemukan pembesaran hati dan limpha.
Gejala Emboli dan Vaskuler
Ptekia timbul pada mukosa tenggorok, muka dan kulit (bagian dada). umumya sukar dibedakan dengan angioma. Ptekia di kulit akan berubah menjadi kecoklatan dan kemudian hilang, ada juga yang berlanjut sampai pada masa penyembuhan. Emboli yang timbul di bawah kuku jari tangan (splinter hemorrhagic).
Gejala Jantung
Tanda-tanda kelainan jantung penting sekali untuk menentukan adanya kelainan katub atau kelainan bawaan seperti stenosis mitral, insufficiency aorta, patent ductus arteriosus (PDA), ventricular septal defect (VCD), sub-aortic stenosis, prolap katub mitral. Sebagian besar endocarditis didahului oleh penyakit jantung, tanda-tanda yang ditemukan ialah sesak napas, takikardi, palpasi, sianosis, atau jari tabuh (clubbing of the finger). Perubahan murmur menolong sekali untuk menegakkan diagnosis, penyakit yang sudah berjalan menahun, perubahan murmur dapat disebabkan karena anemia . Gagal jantung terjadi pada stadium akhir endokarditis infeksi, dan lebih sering terjadi pada insufisiensi aorta dan insufisiensi mitral, jarang pada kelainan katub pulmonal dan trikuspid serta penyakit jantung bawaan non valvular .
Endokarditis infeksi akut
Infeksi akut lebih sering timbul pada jantung yang normal, berbeda dengan infeksi sub akut, penyakitnya timbul mendadak, tanda-tanda infeksi lebih menonjol, panas tinggi dan menggigil, jarang ditemukan pembesaran limfa, jari tabuh, anemia dan ptekia . Emboli biasanya sering terjadi pada arteri yang besar sehingga menimbulkan infark atau abses pada organ bersangkutan. Timbulnya murmur menunjukkan kerusakan katub yang sering terkena adalah katub trikuspid berupa kebocoran, tampak jelas pada saat inspirasi yang menunjukkan gagal jantung kanan, vena jugularis meningkat, hati membesar, nyeri tekan, dan berpulsasi serta udema. Bila infeksi mengenai aorta akan terdengar murmur diastolik yang panjang dan lemah. Infeksi pada aorta dapat menjalar ke septum inter ventricular dan menimbulkan abses. Abses pada septum dapat pecah dan menimbulkan blok AV . Oleh karena itu bila terjadi blok AV penderita panas tinggi, kemungkinan ruptur katub aorta merupakan komplikasi yang serius yang menyebabkan gagal jantung progresif. Infeksi katub mitral dapat menjalar ke otot papilaris dan menyebabkan ruptur hingga terjadi flail katub mitral.
Laboratorium
Leukosit dengan jenis netrofil, anemia normokrom normositer, LED meningkat, immunoglobulin serum meningkat, uji fiksasi anti gama globulin positf, total hemolitik komplemen dan komplemen C3 dalam serum menurun, kadar bilirubin sedikit meningkat.
Pemeriksaan umum urine ditemukan maka proteinuria dan hematuria secara mikroskopik. Yang penting adalah biakan mikro organisme dari darah . Biakan harus diperhatikan darah diambil tiap hari berturut-turut dua / lima hari diambil sebanyak 10 ml dibiakkan dalam waktu agak lama (1 - 3 minggu) untuk mencari mikroorganisme yang mungkin berkembang agak lambat. biakkan bakteri harus dalam media yang sesuai. NB: darah diambil sebelum diberi antibiotik . Biakan yang positif uji resistansi terhadap antibiotik.
Echocardiografi
Diperlukan untuk:
- Melihat vegetasi pada katub aorta terutama vegetasi yang besar ( > 5 mm)
- Melihat dilatasi atau hipertrofi atrium atau ventrikel yang progresif
- Mencari penyakit yang menjadi predisposisi endokarditis ( prolap mitral, fibrosis, dan calcifikasi katub mitral )
- Penutupan katub mitral yang lebih dini menunjukkan adanya destrruktif katub aorta dan merupakan indikasi untuk melakukan penggantian katub
Diagnosis
Diagnosis endokarditis infeksi dapat ditegakkan dengan sempurna bila ditemukan kelainan katub, kelainan jantung bawaan, dengan murmur , fenomena emboli, demam dan pembiakan darah yang positif. Diagnosis dapat ditegakkan bila memenuhi kriteria diatas.
Endokarditis paska bedah dapat diduga bilamana terjadi panas, leukositosis dan anemia sesudah operasi kardiovaskuler atau operasi pemasangan katub jantung prostetik.
Pengobatan
Pemberian obat yang sesuai dengan uji resistensi dipakai obat yang diperkirakan sensitif terhadap mikroorganisme yang diduga. Bila penyebabnya streptokokus viridan yang sensitif terhadpa penicillin G , diberikan dosis 2,4 - 6 juta unit per hari selama 4 minggu, parenteral untuk dua minggu, kemudian dapat diberikan parenteral / peroral penicillin V karena efek sirnegis dengan streptomicin, dapat ditambah 0,5 gram tiap 12 jam untuk dua minggu . Kuman streptokokous fecalis (post operasi obs-gin) relatif resisten terhadap penisilin sering kambuh dan resiko emboli lebih besar oleh karena itu digunakan penisilin bersama dengan gentamisin yang merupakan obat pilihan. Dengan dosis penisilin G 12 - 24 juta unit/hari,dan gentamisin 3 - 5 mg/kgBB dibagi dalam 2 - 3 dosis. Ampisilin dapat dipakai untuk pengganti penisilin G dengan dosis 6 - 12 gr/hari . Lama pengobatan 4 minggu dan dianjurkan sampai 6 minggu. Bila kuman resisten dapat dipakai sefalotin 1,5 gr tiap jam (IV) atau nafcilin 1,5 gr tiap 4 jam atau oksasilin 12 gr/hari atau vankomisin 0,5 gram/6 jam, eritromisin 0,5 gr/8 jam lama pemberian obat adalah 4 minggu. Untuk kuman gram negatif diberikan obat golongan aminoglikosid : gentamisin 5 - 7 mg/kgBB per hari, gentamisin sering dikombinsaikan dengan sefalotin, sefazolia 2 - 4 gr/hari , ampisilin dan karbenisilin. Untuk penyebab jamur dipakai amfoterisin B 0,5 - 1,2 mg/kgB per hari (IV) dan flucitosin 150 mg/Kg BB per hari peroral dapat dipakai sendiri atua kombinasi. Infeksi yang terjadi katub prostetik tidak dapat diatasi oleh obat biasa, biasanya memerlukan tindakan bedah. Selain pengobatan dengan antibiotik penting sekali mengobati penyakit lain yang menyertai seperti : gagal Jantung . Juga keseimbangan elektrolit, dan intake yang cukup .
Pencegahan
Faktor predisposisi sebaiknya diobati (gigi yang rusak, karies,selulitis dan abses).
Diposkan oleh Susilawati di 11:08:00 AM 4 komentar Link ke posting ini
19 Juni 2008
Askep Anak dengan Hirsprung
Rusli Arif
A. Pengertian
Ada beberapa pengertian mengenai Mega Colon, namun pada intinya sama yaitu penyakit yang disebabkan oleh obstruksi mekanis yang disebabkan oleh tidak adekuatnya motilitas pada usus sehingga tidak ada evakuasi usus spontan dan tidak mampunya spinkter rectum berelaksasi.
Hirschsprung atau Mega Colon adalah penyakit yang tidak adanya sel – sel ganglion dalam rectum atau bagian rektosigmoid Colon. Dan ketidak adaan ini menimbulkan keabnormalan atau tidak adanya peristaltik serta tidak adanya evakuasi usus spontan ( Betz, Cecily & Sowden : 2000 ). Penyakit Hirschsprung atau Mega Kolon adalah kelainan bawaan penyebab gangguan pasase usus tersering pada neonatus, dan kebanyakan terjadi pada bayi aterm dengan berat lahir 3 Kg, lebih banyak laki – laki dari pada perempuan. ( Arief Mansjoeer, 2000 ).
B. Etiologi
Adapun yang menjadi penyebab Hirschsprung atau Mega Colon itu sendiri adalah diduga terjadi karena faktor genetik dan lingkungan sering terjadi pada anak dengan Down syndrom, kegagalan sel neural pada masa embrio dalam dinding usus, gagal eksistensi, kranio kaudal pada myentrik dan sub mukosa dinding plexus.
C. Patofisiologi
Istilah congenital aganglionic Mega Colon menggambarkan adanya kerusakan primer dengan tidak adanya sel ganglion pada dinding sub mukosa kolon distal. Segmen aganglionic hampir selalu ada dalam rectum dan bagian proksimal pada usus besar. Ketidakadaan ini menimbulkan keabnormalan atau tidak adanya gerakan tenaga pendorong ( peristaltik ) dan tidak adanya evakuasi usus spontan serta spinkter rectum tidak dapat berelaksasi sehingga mencegah keluarnya feses secara normal yang menyebabkan adanya akumulasi pada usus dan distensi pada saluran cerna. Bagian proksimal sampai pada bagian yang rusak pada Mega Colon ( Betz, Cecily & Sowden, 2002:197).
Semua ganglion pada intramural plexus dalam usus berguna untuk kontrol kontraksi dan relaksasi peristaltik secara normal.
Isi usus mendorong ke segmen aganglionik dan feses terkumpul didaerah tersebut, menyebabkan terdilatasinya bagian usus yang proksimal terhadap daerah itu karena terjadi obstruksi dan menyebabkan dibagian Colon tersebut melebar ( Price, S & Wilson, 1995 : 141 ).
D. Manifestasi Klinis
Bayi baru lahir tidak bisa mengeluarkan Meconium dalam 24 – 28 jam pertama setelah lahir. Tampak malas mengkonsumsi cairan, muntah bercampur dengan cairan empedu dan distensi abdomen. (Nelson, 2000 : 317).
Gejala Penyakit Hirshsprung adalah obstruksi usus letak rendah, bayi dengan Penyakit Hirshsprung dapat menunjukkan gejala klinis sebagai berikut. Obstruksi total saat lahir dengan muntaah, distensi abdomen dan ketidakadaan evakuasi mekonium. Keterlambatan evakuasi meconium diikuti obstruksi konstipasi, muntah dan dehidrasi. Gejala rigan berupa konstipasi selama beberapa minggu atau bulan yang diikuti dengan obstruksi usus akut. Konstipasi ringan entrokolitis dengan diare, distensi abdomen dan demam. Adanya feses yang menyemprot pas pada colok dubur merupakan tanda yang khas. Bila telah timbul enterokolitis nikrotiskans terjadi distensi abdomen hebat dan diare berbau busuk yang dapat berdarah ( Nelson, 2002 : 317 ).
1. Anak – anak
a Konstipasi
b Tinja seperti pita dan berbau busuk
c Distenssi abdomen
d Adanya masa difecal dapat dipalpasi
e Biasanya tampak kurang nutrisi dan anemi ( Betz cecily & sowden, 2002 : 197 ).
2. Komplikasi
a Obstruksi usus
b Konstipasi
c Ketidak seimbangan cairan dan elektrolit
d Entrokolitis
e Struktur anal dan inkontinensial ( pos operasi ) ( Betz cecily & sowden, 2002 : 197 )
E. Pemeriksaan Penunjang
1. Pemeriksaan dengan barium enema, dengan pemeriksaan ini akan bisa ditemukan :
a Daerah transisi
b Gambaran kontraksi usus yang tidak teratur di bagian usus yang menyempit
c Entrokolitis padasegmen yang melebar
d Terdapat retensi barium setelah 24 – 48 jam ( Darmawan K, 2004 : 17 )
2. Biopsi isap
Yaitu mengambil mukosa dan sub mukosa dengan alat penghisap dan mencari sel ganglion pada daerah sub mukosa ( Darmawan K, 2004 :17 )
3. Biopsi otot rektum
Yaitu pengambilan lapisan otot rektum
4. Periksaan aktivitas enzim asetil kolin esterase dari hasil biobsi isap pada penyakit ini khas terdapat peningkatan, aktifitas enzimasetil kolin esterase ( Darmawan K, 2004 : 17 )
5. Pemeriksaan aktivitas norepinefrin dari jaringan biopsi usus
( Betz, cecily & Sowden, 2002 : 197 )
6. Pemeriksaan colok anus
Pada pemeriksaan ini jari akan merasakan jepitan dan pada waktu tinja yang menyemprot. Pemeriksaan ini untuk mengetahu bahu dari tinja, kotoran yang menumpuk dan menyumbat pada usus di bagian bawah dan akan terjadi pembusukan.
F. Penatalaksanaan
1. Medis
Penatalaksaan operasi adalah untuk memperbaiki portion aganglionik di usus besar untuk membebaskan dari obstruksi dan mengembalikan motilitas usus besar sehingga normal dan juga fungsi spinkter ani internal.
Ada dua tahapan dalam penatalaksanaan medis yaitu :
a Temporari ostomy dibuat proksimal terhadap segmen aganglionik untuk melepaskan obstruksi dan secara normal melemah dan terdilatasinya usus besar untuk mengembalikan ukuran normalnya.
b Pembedahan koreksi diselesaikan atau dilakukan lagi biasanya saat berat anak mencapai sekitar 9 Kg ( 20 pounds ) atau sekitar 3 bulan setelah operasi pertama ( Betz Cecily & Sowden 2002 : 98 )
Ada beberapa prosedur pembedahan yang dilakukan seperti Swenson, Duhamel, Boley & Soave. Prosedur Soave adalah salah satu prosedur yang paling sering dilakukan terdiri dari penarikan usus besar yang normal bagian akhir dimana mukosa aganglionik telah diubah ( Darmawan K 2004 : 37 )
2. Perawatan
Perhatikan perawatan tergantung pada umur anak dan tipe pelaksanaanya bila ketidakmampuan terdiagnosa selama periode neonatal, perhatikan utama antara lain :
a Membantu orang tua untuk mengetahui adanya kelainan kongenital pada anak secara dini
b Membantu perkembangan ikatan antara orang tua dan anak
c Mempersiapkan orang tua akan adanya intervensi medis ( pembedahan )
d Mendampingi orang tua pada perawatan colostomy setelah rencana pulang ( FKUI, 2000 : 1135 )
Pada perawatan preoperasi harus diperhatikan juga kondisi klinis anak – anak dengan mal nutrisi tidak dapat bertahan dalam pembedahan sampai status fisiknya meningkat. Hal ini sering kali melibatkan pengobatan simptomatik seperti enema. Diperlukan juga adanya diet rendah serat, tinggi kalori dan tinggi protein serta situasi dapat digunakan nutrisi parenteral total ( NPT )
Konsep Tumbuh Kembang Anak
Konsep tumbuh kembang anak difokuskan pada usia todler yakni 1 – 3 tahun bisa juga dimasukkan dalam tahapan pre operasional yakni umur 2 – 7 tahun. Menurut Yupi. S ( 2004 ) berdasarkan teori peaget bahwa masa ini merupakan gambaran kongnitif internal anak tentang dunia luar dengan berbagai kompleksitasnya yang tumbuh secara bertahap merupakan suatu masa dimana pikiran agak terbatas. Anak mampu menggunakan simbul melalui kata – kata, mengingat sekarang dan akan datang. Anak mampu membedakan dirinya sendiri dengan objek dalam dunia sekelilingnya baik bahasa maupun pikiranya bercirikan egesenterisme, ia tidak mahu menguasai ide persamaan terutama berkaitan dengan masalah–masalah secara logis, tetapi dalam situasi bermain bebas ia cenderung untuk memperlihatkan perilaku logis dan berakal sehat pada tahap ini akan mulai mengenal tubuhnya
Pertumbuhan berkaitan dengan masalah perubahan dalam besar, jumlah, ukuran atau dimensi tingkat sel, organ maupun individu yang dapat diukur dengan ukuran berat ( gram, pounnd, kilogram ). Ukuran panjang ( cm, meter ). Umur tulang dan keseimbangan metabolik ( retensi kalium dan nitrogen tubuh ). Perkembangan adalah bertambahnya kemampuan dalam struktur dan fungsi yang lebih komplek dalam pola yang teratur dan dapat diramalkan sebagai hasil dari proses pematangan ( Soetjiningsih, 1998: 1 ).
Pada pertumbuhan fisik dapat dinilai pertambahan berat badan sebanyak 2,2 Kg/ tahun dan tinggi badan akan bertambah kira – kira 7,5 cm/ tahun. Proporsi tumbuh berubah yaitu lengan dan kaki tumbuh lebih cepat dari pada kepala dan badan lorosis lumbal pada medulla spinalis kurang terlihat dan tungkai mempunyai tampilan yang bengkok. Lingkar kepala meningkat 2,5 cm/ tahun dan fontanella anterior menutup pada usia 15 bulan. Gigi molar pertama dan molar kedua serta gigi taring mulai muncul ( Betz & Sowden, 2002: 546 ).
1. Strategi Pengurangan Dampak Hospitalisasi Pada Usia Todler
Pada usia todler anak cenderung egosentris maka dalam menjelaskan prosedur dalam hubungan dengan cara apa yang akan anak lihat, dengar, bau, raba dan rasakan. Katakan pada anak tidak apa- apa menangis atau gunakan ekspresi verbal untuk mengatakan tidak nyaman.
Pada usia ini juga mengalami keterbatasan kemampuan berkomunikasi lebih sering menggunakan perilaku atau sikap. Sedikit pendekatan yang sederhana menggunkan contoh peralatan yang kecil ( ijinkan anak untuk memegang peralatan ) menggunakan permainan.
Pada usia ini menjadikan hubungan yang sulit antara anak dengan perawat diperlukan orang tua pada keadaan ini, apapun cara yang dilakukan anaka harus merupakan pertimbangan pertama. Ibu harus didorong untuk tinggal atau paling sedikit mengunjungi anaknya sesering mungkin ( Yupi, S 2004).
2. Fokus Intervensi
a. Konstipasi berhubungan dengan obstruksi ketidakmampuan Kolon mengevakuasi feces ( Wong, Donna, 2004 : 508 )
Tujuan :
1. anak dapat melakukan eliminasi dengan beberapa adaptasi sampai fungsi eliminasi secara normal dan bisa dilakukan
Kriteria Hasil
1. Pasien dapat melakukan eliminasi dengan beberapa adapatasi
2. Ada peningkatan pola eliminasi yang lebih baik
Intervensi :
1. Berikan bantuan enema dengan cairan Fisiologis NaCl 0,9 %
2. Observasi tanda vital dan bising usus setiap 2 jam sekali
3. Observasi pengeluaran feces per rektal – bentuk, konsistensi, jumlah
4. Observasi intake yang mempengaruhi pola dan konsistensi feses
5. Anjurkan untuk menjalankan diet yang telah dianjurkan
b. Perubahan nutrisi kurang dan kebutuhan tubuh berhubungan dengan saluran pencernaan mual dan muntah
Tujuan :
1. Pasien menerima asupan nutrisi yang cukup sesuai dengan diet yang dianjurkan
Kriteria Hasil
1. Berat badan pasien sesuai dengan umurnya
2. Turgor kulit pasien lembab
3. Orang tua bisa memilih makanan yang di anjurkan
Intervensi
1. Berikan asupan nutrisi yang cukup sesuai dengan diet yang dianjurkan
2. Ukur berat badan anak tiap hari
3. Gunakan rute alternatif pemberian nutrisi ( seperti NGT dan parenteral ) untuk mengantisipasi pasien yang sudah mulai merasa mual dan muntah
c. Resiko kurangnya volume cairan berhubungan dengan intake yang kurang (Betz, Cecily & Sowden 2002:197)
Tujuan :
1. Status hidrasi pasien dapat mencukupi kebutuhan tubuh
Kriteria Hasil
1. Turgor kulit lembab.
2. Keseimbangan cairan.
Intervensi
1. Berikan asupan cairan yang adekuat pada pasien
2. Pantau tanda – tanda cairan tubuh yang tercukupi turgor, intake – output
3. Observasi adanay peningkatan mual dan muntah antisipasi devisit cairan tubuh dengan segera
d. Kurangnya pengetahuan tentang proses penyakit dan pengobatanya. ( Whaley & Wong, 2004 ).
Tujuan : pengetahuan pasien tentang penyakitnyaa menjadi lebih adekuat
Kriteria hasil :
1. Pengetahuan pasien dan keluarga tentang penyakitnyaa, perawatan dan obat – obatan. Bagi penderita Mega Colon meningkat daan pasien atau keluarga mampu menceritakanya kembali
Intervensi
1. Beri kesempatan pada keluarga untuk menanyakan hal – hal yang ingn diketahui sehubunagndengan penyaakit yang dialami pasien
2. Kaji pengetahuan keluarga tentang Mega Colon
3. Kaji latar belakang keluarga
4. Jelaskan tentang proses penyakit, diet, perawatan serta obat – obatan pada keluarga pasien
5. Jelaskan semua prosedur yang akan dilaksanakan dan manfaatnya bagi pasien.

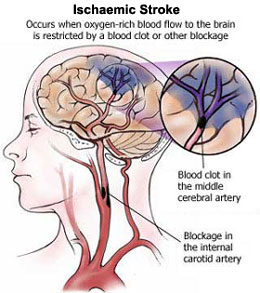

 Kasus stroke meningkat di negara maju seperti Amerika dimana kegemukan dan junk food telah mewabah. Berdasarkan data statistik di Amerika, setiap tahun terjadi 750.000 kasus stroke baru di Amerika. Dari data tersebut menunjukkan bahwa setiap 45 menit, ada satu orang di Amerika yang terkena serangan stroke.
Kasus stroke meningkat di negara maju seperti Amerika dimana kegemukan dan junk food telah mewabah. Berdasarkan data statistik di Amerika, setiap tahun terjadi 750.000 kasus stroke baru di Amerika. Dari data tersebut menunjukkan bahwa setiap 45 menit, ada satu orang di Amerika yang terkena serangan stroke. Stroke dibagi menjadi dua jenis yaitu stroke iskemik maupun stroke hemorragik. Pada stroke iskemik, aliran darah ke otak terhenti karena aterosklerosis (penumpukan kolesterol pada dinding pembuluh darah) atau bekuan darah yang telah menyumbat suatu pembuluh darah ke otak. Hampir sebagian besar pasien atau sebesar 83% mengalami stroke jenis ini.
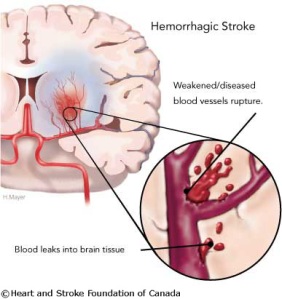
Stroke dibagi menjadi dua jenis yaitu stroke iskemik maupun stroke hemorragik. Pada stroke iskemik, aliran darah ke otak terhenti karena aterosklerosis (penumpukan kolesterol pada dinding pembuluh darah) atau bekuan darah yang telah menyumbat suatu pembuluh darah ke otak. Hampir sebagian besar pasien atau sebesar 83% mengalami stroke jenis ini.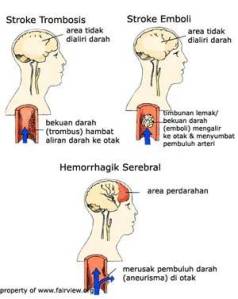 Pada stroke hemorragik, pembuluh darah pecah sehingga menghambat aliran darah yang normal dan darah merembes ke dalam suatu daerah di otak dan merusaknya. Hampir 70 persen kasus stroke hemorrhagik terjadi pada penderita hipertensi.
Pada stroke hemorragik, pembuluh darah pecah sehingga menghambat aliran darah yang normal dan darah merembes ke dalam suatu daerah di otak dan merusaknya. Hampir 70 persen kasus stroke hemorrhagik terjadi pada penderita hipertensi.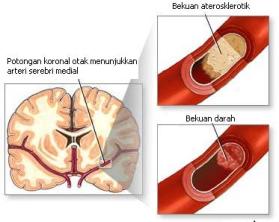 Penyakit atau keadaan yang menyebabkan atau memperparah stroke disebut dengan Faktor Risiko Stroke. Penyakit tersebut di atas antara lain Hipertensi, Penyakit Jantung, Diabetes Mellitus, Hiperlipidemia (peninggian kadar lipid dalam darah). Keadaan yang dapat menyebabkan stroke adalah usia lanjut, obesitas, merokok, suku bangsa (negro/spanyol), jenis kelamin (pria), kurang olah raga.
Penyakit atau keadaan yang menyebabkan atau memperparah stroke disebut dengan Faktor Risiko Stroke. Penyakit tersebut di atas antara lain Hipertensi, Penyakit Jantung, Diabetes Mellitus, Hiperlipidemia (peninggian kadar lipid dalam darah). Keadaan yang dapat menyebabkan stroke adalah usia lanjut, obesitas, merokok, suku bangsa (negro/spanyol), jenis kelamin (pria), kurang olah raga. Diagnosis stroke biasanya ditegakkan berdasarkan perjalanan penyakit dan hasil pemeriksaan fisik. Pemeriksaan fisik dapat membantu menentukan lokasi kerusakan pada otak. Ada dua jenis teknik pemeriksaan imaging (pencitraan) untuk mengevaluasi kasus stroke atau penyakit pembuluh darah otak (Cerebrovascular Disease/CVD), yaitu Computed Tomography (CT scan) dan Magnetic Resonance Imaging (MRI).
Diagnosis stroke biasanya ditegakkan berdasarkan perjalanan penyakit dan hasil pemeriksaan fisik. Pemeriksaan fisik dapat membantu menentukan lokasi kerusakan pada otak. Ada dua jenis teknik pemeriksaan imaging (pencitraan) untuk mengevaluasi kasus stroke atau penyakit pembuluh darah otak (Cerebrovascular Disease/CVD), yaitu Computed Tomography (CT scan) dan Magnetic Resonance Imaging (MRI). Jika mengalami serangan stroke, segera dilakukan pemeriksaan untuk menentukan apakah penyebabnya bekuan darah atau perdarahan yang tidak bisa diatasi dengan obat penghancur bekuan darah.
Jika mengalami serangan stroke, segera dilakukan pemeriksaan untuk menentukan apakah penyebabnya bekuan darah atau perdarahan yang tidak bisa diatasi dengan obat penghancur bekuan darah. Ada sekitar 30%-40% penderita stroke yang masih dapat sembuh secara sempurna asalkan ditangani dalam jangka waktu 6 jam atau kurang dari itu. Hal ini penting agar penderita tidak mengalami kecacatan. Kalaupun ada gejala sisa seperti jalannya pincang atau berbicaranya pelo, namun gejala sisa ini masih bisa disembuhkan.
Ada sekitar 30%-40% penderita stroke yang masih dapat sembuh secara sempurna asalkan ditangani dalam jangka waktu 6 jam atau kurang dari itu. Hal ini penting agar penderita tidak mengalami kecacatan. Kalaupun ada gejala sisa seperti jalannya pincang atau berbicaranya pelo, namun gejala sisa ini masih bisa disembuhkan.
 Life style alias gaya hidup selalu menjadi kambing hitam berbagai penyakit yang menyerang usia produktif. Generasi muda sering menerapkan pola makan yang tidak sehat dengan seringnya mengkonsumsi makanan siap saji yang sarat dengan lemak dan kolesterol tapi rendah serat.
Life style alias gaya hidup selalu menjadi kambing hitam berbagai penyakit yang menyerang usia produktif. Generasi muda sering menerapkan pola makan yang tidak sehat dengan seringnya mengkonsumsi makanan siap saji yang sarat dengan lemak dan kolesterol tapi rendah serat.